VÍDEO
ABORDAJE LAPAROSCÓPICO EN COMPLICACIONES POR CUERPOS EXTRAÑOS.
Jaime López-Sánchez, Jacobo Trébol-López, Elisa Ángela Diego-Alonso, Luis Muñoz-Bellvís.
Servicio de Cirugía General y del Aparato Digestivo. Complejo Asistencial Universitario de Salamanca. Salamanca, España.
Correspondencia:para contactar con el autor accionar aquí (Jaime López-Sánchez).
Rev Acircal. 2019; 6 (1): 84-94.
Palabras clave: Cuerpos extraños, perforación intestinal, complicaciones quirúrgicas, cirugía laparoscópica.
Descargar artículo en PDF
Ver Vídeo
Introducción:
La ingestión de cuerpos extraños (CEs) es relativamente frecuente, siendo los huesos de pollo y las espinas de pescado algunos de los más comunes. Es más frecuente en edades extremas de la vida, especialmente en la infancia. El 80%-90% se eliminan de forma espontánea sin generar complicaciones. También pueden ser responsables de cuadros de obstrucción y perforación intestinal, con una incidencia entre el 1 y el 7%. Las zonas donde generan complicaciones pueden ser fisiológicas (angulaciones, estrecheces…) o patológicas (anastomosis, neoplasias, estenosis benignas…). En más del 90% son ingestas inadvertidas por el sujeto, condición que genera un retraso diagnóstico importante en muchos casos1, 2.
La clínica ocasionada por las complicaciones de los CEs intraluminales depende fundamentalmente de la localización de la misma. La conjunción de una buena anamnesis junto con una batería adecuada de pruebas diagnósticas es indispensable para el diagnóstico de esta patología. Aún hoy día, en algunas ocasiones se establece de manera intraoperatoria.
El tratamiento de los CEs intraluminales es conservador en el 80-90% de los casos, en un 10-20% se necesita de procedimientos endoscópicos y, en una minoría de los casos, es necesaria la cirugía1.
La laparoscopia ofrece ventajas diagnósticas y en la evolución de los pacientes, por lo que debe considerarse en el tratamiento de las complicaciones por CEs si no existen contraindicaciones.
Se expone el caso de una perforación de íleon terminal secundaria a un cuerpo extraño (espina de pescado) tratada mediante cirugía laparoscópica y se revisa la literatura al respecto.
–
Técnica quirúrgica y resultados:
Mujer de 81 años, apendicectomizada, con insuficiencia renal crónica e hipertensión arterial que refiere dolor abdominal de dos días de evolución sin otra sintomatología, ni relación de la clínica con ningún desencadenante próximo.
En la exploración física destacan signos de irritación peritoneal localizados en hemiabdomen derecho y en la analítica aparece leucocitosis (14.21 x103µL), neutrofilia (10.66 x103µL) y aumento de proteína C reactiva (3.49 mg/dL).
Ante la firme sospecha de abdomen agudo quirúrgico, previa valoración del equipo quirúrgico de guardia, se solicitó directamente una tomografía computarizada que mostró una perforación contenida de íleon distal secundaria a CE radio-opaco, como se aprecia en las imágenes 1 y 2.
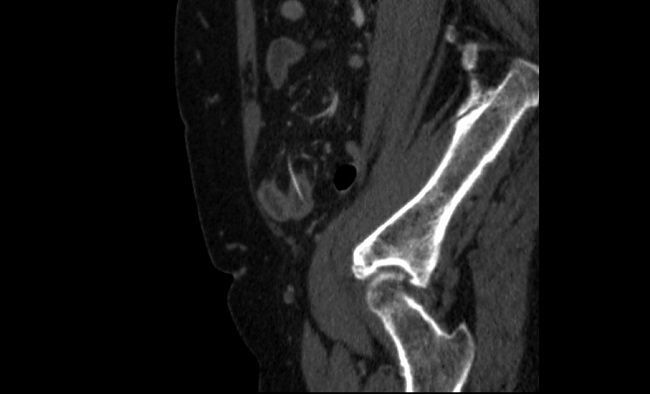
Imagen 1. TC en proyección sagital. Se observa una imagen radio-opaca lineal que perfora de manera transmural un asa de intestino delgado.
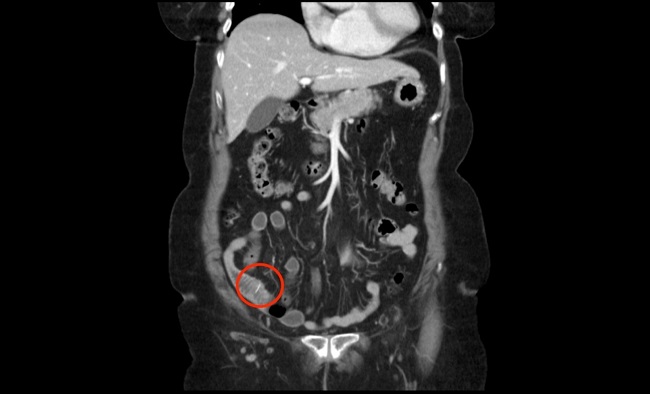
Imagen 2. TC en proyección coronal. Imagen radioopaca a nivel de íleon terminal compatible con CE. Obsérvese como dato adicional, la impronta diafragmática por la cardiomegalia de la paciente, desplazando inferiormente el lóbulo hepático izquierdo.
Con la sospecha por tanto de perforación intestinal por CE, se practicó un abordaje laparoscópico urgente, realizado en posición de decúbito supino y con miembros inferiores en aducción. Se emplearon 3 puertos; uno periumbilical para la realización de neumoperitoneo mediante técnica abierta (utilizando trocar balón) y dos trócares de trabajo de 5mm, uno suprapúbico y otro en localización paramediana izquierda a nivel del flanco. Se empleó una óptica de 0º.
Tras la inspección reglada de la cavidad peritoneal se visualizó un plastrón laxo de asas ileales sin líquido libre intraabdominal. Mediante disección roma se liberó dicho plastrón, visualizándose una perforación intestinal puntiforme por un CE próxima al borde mesentérico. Se realizó la extracción del objeto que era compatible con una espina de pescado.
Ante los hallazgos de una perforación de intestino delgado contenida, con bordes de aspecto sano, con escaso líquido libre y la ausencia de datos de peritonitis difusa o de afectación hemodinámica de la paciente, se decidió una sutura o rafia primaria intracorpórea con puntos sueltos asociada a un refuerzo con parche de mesenterio. Se utilizó hilo trenzado de absorción lenta del calibre 3/0 para ambas suturas. No se realizó lavado de la cavidad peritoneal por la escasa-nula contaminación, solo aspiración, y por ello tampoco se dejó drenaje intraabdominal. Como parte de la práctica habitual se cerró el orificio del puerto periumbilical con hilo trenzado de absorción lenta y calibre 2/0.
Como única incidencia postoperatoria, la paciente presentó una agudización del fallo renal previo que resolvió con tratamiento médico. Fue dada de alta al 5º día post-operatorio y 8 meses después no ha presentado incidencias.
Discusión:
La presencia de CEs en el tracto gastrointestinal es un problema relativamente común. La ingestión a través de la vía oral es la principal causa, seguida de la vía intrarrectal y, con una frecuencia mucho menor, por la migración a través de otros órganos1, 2.
Esta condición es más frecuente en edades extremas de la vida, con una incidencia mayor en niños con respecto a los adultos. Existe una incidencia superior en pacientes con patología psiquiátrica, reclusos de centros penitenciarios, traficantes de sustancias prohibidas, sujetos con intoxicaciones enólicas, intentos autolíticos, personas con problemas bucodentales o con deficiencias visuales, etc.1-5. En nuestro caso, los factores de riesgo existentes fueron la presencia de edad avanzada y deterioro de la arcada dentaria.
En el 95% de los casos ocurre de forma accidental, siendo el paciente incapaz de recordar la ingesta previa, como fue en nuestro caso6. Afortunadamente, entre el 80-90% de las ocasiones, la ingesta de CEs no ocasiona ninguna complicación en el sujeto, siendo eliminada de manera natural con el tránsito intestinal en un tiempo aproximado de una semana1,7.
Dentro de las posibles complicaciones, se han descrito casos de obstrucción y perforación (manifestada como perforaciones libres con peritonitis o mediante fistulizaciones) en cualquier nivel del tracto gastrointestinal. El esófago es el lugar más frecuente de impactación de CEs ingeridos, debido a sus características anatómicas (estrechez luminal, estenosis fisiológicas por sus anillos esfinterianos o por la impronta de órganos colindantes) o por patologías (anillos esofágicos, divertículos, tumores, etc.)8.
Únicamente el 1% de los CEs ingeridos se impactarán en el tubo digestivo distal1. Los objetos más propensos para ello son aquellos afilados y alargados, alojándose en zonas con angulaciones o estrecheces, ya sean fisiológicas (válvula ileocecal, apéndice vermiforme, unión recto-sigmoidea…) o patológicas (divertículo de Meckel, hernias, bocas anastomóticas, tumores…)2,9.
La perforación de víscera hueca ocurre entre el 1 y el 7% según las series publicadas, siendo la región ileocecal la localización más frecuente de la misma, con una incidencia aproximada del 75%1,2,7. Los CEs responsables de la mayoría de las perforaciones intestinales corresponden a espinas de pescado, huesos de pollo o palillos mondadientes9. En nuestro caso, la paciente presentó una perforación a nivel del íleon distal secundaria a espina de pescado, concordando con la literatura publicada.
Clínicamente, la perforación secundaria a cuerpo extraño depende fundamentalmente de la localización. En las perforaciones esofágicas el paciente comenzará con dolor cervical o retroesternal, disfagia o afagia, sialorrea y, con la evolución aparecerán fiebre, taquicardia e hipotensión. El enfisema subcutáneo es otra manifestación que puede aparecer10. A nivel gástrico, se caracteriza por un dolor epigástrico de inicio súbito, frecuentemente irradiado hacia la zona lumbar y asocia irritación peritoneal. Puede presentar también nauseas, vómitos, fiebre, taquicardia y taquipnea. En relación con las perforaciones de intestino delgado y grueso, aparece un dolor abdominal intenso, generalmente difuso, con signos de irritación peritoneal y fiebre. En el caso del recto serán procesos similares a la perforación de colon si es intraperitoneal o procesos más larvados si afecta al recto extraperitoneal.
Como hemos mencionado anteriormente, la localización más frecuente de perforación por CE es en el íleon terminal, por tanto, la presencia de dolor abdominal y fiebre son los síntomas iniciales. Se han descrito otros síntomas como las náuseas, vómitos, pérdida de peso o diarrea de larga evolución1,2,9,11. Debido a la gran inespecificidad de la clínica, la perforación secundaria a CEs puede simular multitud de procesos patológicos como la diverticulitis, apendicitis aguda o diferentes neoplasias12. En nuestro caso, el único síntoma fue la presencia de dolor abdominal.
La suma de una clínica inespecífica, un largo periodo de latencia y la ausencia de memoria de la ingesta previa por parte de los individuos, hace que el diagnóstico se demore en multitud de ocasiones. Es por esto que las pruebas radiológicas cobran gran importancia para el diagnóstico diferencial.
En cuanto al manejo general de los CEs, salvo un cuadro claro de obstrucción completa/impactación esofágica en que se puede realizar directamente una endoscopia diagnóstico-terapéutica, deben realizarse pruebas de imagen. Inicialmente se solicitarán radiografías simples que permiten confirmar y localizar los CEs radiopacos y a veces diagnosticar complicaciones. Se recomienda la realización de TAC en los siguientes escenarios: sospecha de complicación, CE puntiagudo o afilado, sospecha de intoxicaciones o ingesta de drogas con anamnesis incongruentes. Se suele realizar sin contraste oral. De hecho la TC abdominal fue la prueba inicial que se solicitó en nuestro caso, por la sospecha de peritonitis pues el cuerpo extraño era desconocido hasta su realización. En las series históricas su uso era infrecuente pero hoy día cada vez está más extendido ante sospechas de CEs.
El hallazgo más constante es la presencia de íleo, aunque la estriación de los planos grasos adyacentes al área afectada es otro signo frecuente. Más raro es la visualización de neumoperitoneo libre (debido al carácter contenido frecuente de la perforación) o la aparición de una imagen hiperdensa correspondiente con el cuerpo extraño (únicamente aparece en aquellos radio-opacos), hallazgo presente en nuestro caso2,9,12.
La endoscopia digestiva, como se ha mencionado anteriormente, se utiliza en ocasiones como método diagnóstico accesorio, aunque también tiene utilidad terapéutica (más frecuente en CEs localizados en regiones proximales del tubo digestivo)9.
El manejo específico de los CEs va a depender de la clínica, el tipo de CE (tamaño, forma y contenido) y su localización. Como ya se comentó, el tratamiento conservador es apropiado para la mayoría.
En el caso de la localización esofágica se recomienda su extracción endoscópica en general en menos de 24 horas (cuando son obstrucciones completas, objetos puntiagudos o baterías de botón es una emergencia).
En el estómago y duodeno el manejo es conservador (progresan hasta el exterior en 4-6 días) salvo cuando la longitud sea mayor de 5-6cm, sean objetos afilados, imanes accesibles (antes de 24 horas) o bien sean romos de calibre mayor de 2-2.5 cm o pilas que no han salido del estómago en 24 horas.
En los distales al ángulo de Treitz, el manejo es conservador, realizando controles radiológicos seriados.
La vigilancia con ingreso se indica cuando hay objetos afilados, baterías e imanes. La cirugía se indicará ante complicaciones o la no progresión durante más de 1 semana en objetos romos distales al Treitz y durante más de tres días consecutivos para los afilados.
El tratamiento de la perforación intestinal secundaria a CE debe ser quirúrgico. La mayoría de las series publicadas realizan abordajes laparotómicos para la reparación de la perforación, siendo el abordaje laparoscópico una alternativa muy poco utilizada, aunque presente desde hace varias décadas.
La cirugía laparoscópica nos puede permitir un diagnóstico fehaciente en aquellos casos donde las pruebas radiológicas no sean concluyentes. Por otra parte, el tratamiento definitivo también es posible mediante este abordaje, como se realizó en nuestro caso. La laparoscopia ofrece una serie de ventajas conocidas por todos sobre la laparotomía, como la disminución del dolor postoperatorio, la disminución de la estancia hospitalaria y una incorporación a la vida laboral más precoz.
Una vez diagnosticada la perforación de víscera hueca por laparoscopia, el tratamiento dependerá de la localización de la misma, del estado de la cavidad abdominal (presencia de peritonitis localizada o difusa, perforación contenida…), de la capacidad técnica y del estado clínico del paciente. Se pueden realizar extracciones del objeto con o sin sutura primaria, refrescamiento de los bordes de la perforación previo a la sutura y resecciones intestinales con anastomosis o estomas derivativos en presencia de peritonitis grave o sepsis (ya sean temporales o definitivos)1,2,9,11,13,14. En nuestro caso, debido a la presencia de una perforación puntiforme en íleon distal, sin peritonitis en cavidad abdominal y con escaso líquido libre, se decidió extracción con sutura primaria y refuerzo con parche de meso, presentando la paciente una evolución satisfactoria hasta la fecha.
Conclusiones:
Las perforaciones secundarias a la ingestión de CES son cuadros clínicos muy infrecuentes, sin embargo, tenemos que contemplarlas como diagnóstico diferencial del paciente con abdomen agudo.
El abordaje laparoscópico ofrece diferentes ventajas frente a la laparotomía convencional, por lo que se debería considerar como alternativa en el tratamiento actual de esta patología.
Declaraciones y conflicto de intereses: Todos los autores han revisado y aceptan la versión final del manuscrito. Una adaptación del vídeo fue presentada en el 6º Simposio Nacional de Formación en Cirugía Laparoscópica y Robótica (Cáceres, octubre de 2018). Jacobo Trébol es miembro del consejo editorial de la Revista Electrónica ACIRCAL, por ello este trabajo ha sido revisado por otros miembros del mismo. No existe conflicto de intereses con la Revista Electrónica ACIRCAL.
Referencias bibliográficas:
- Rodríguez Hermosa J.I., Farrés Coll R., Codina Cazador A., Olivet Pujol F., Pont Vallés J., Gironès Vilà J., et al. Perforaciones intestinales causadas por cuerpos extraños. Cir Esp 2001; 29: 504-506.
- Trébol López J., Cecilia Mercado MC., Sánchez Jiménez R., Blanco Álvarez CA., Rojo Conejo E., Borrego Galán M., et al. Perforación rectal por cuerpo extraño impactado en paciente con neoplasia subyacente no conocida. Rev Acircal 2015; 2(2):84.
- Schunk JE, Harrison AM, Corneli HM, Nixon GW. Fluoroscopic foley catheter removal of esophageal foreign bodies in children: experience with 415 episodes. Pediatrics 1994; 94:709.
- Webb WA. Management of foreign bodies of the upper gastrointestinal tract: update. Gastrointest Endosc 1995; 41:39.
- Sheth P, Finkelstein E, Campbell D, Danton GH. Imaging of foreign bodies in prisoners. Semin Ultrasound CT MR 2015; 36:28.
- Wu WT, Chiu CT, Kuo CJ, et al. Endoscopic management of suspected esophageal foreign body in adults. Dis Esophagus 2011; 24:131.
- Goh BK, Chow PK, Quah HM, Ong HS, Eu KW, Ooi LL, Wong WK. Perforation of the gastrointestinal tract secondary to ingestion of foreign bodies. World J Surg. 2006 Mar; 30 (3): 372-7.
- Li ZS, Sun ZX, Zou DW, et al. Endoscopic management of foreign bodies in the upper-GI tract: experience with 1088 cases in China. Gastrointest Endosc 2006; 64:485.
- Lunsford KE., Sudan R. Smal bowel perforation by a clinically unsuspected fish bone: Laparoscopic treatment and review of literature. J Gastrointest Surg 2012; 16:218-222.
- Blom D, Peters J. Esophageal perforation. In: Cameron JL, ed. Current Surgical Therapy. St Louis, MO: Mosby, 2001: 7-12.
- Soria Aledo V., González Martínez P., Carrasco Prats M. Perforación intestinal por cuerpo extraño tratada mediante laparoscopia. Gastroenterología y hepatología 2000; 23(4):153-213.
- Saunders D., Jones M., Kaushik M., Thomas WM. Fish bone perforation of the terminal ileum presenting as a acute apendicitis. BMJ Case Rep 2014. doi:10.1136/bcr-2013-009533.
- Dente M, Santi F, Solinas L, Bagarani M: Laparoscopic diagnosis and management of jejunal perforation resulting from accidental toothpick ingestion. Am Surg 2009, 75:178–179.
- Law WL, Lo CY: Fishbone perforation of the small bowel: laparoscopic diagnosis and laparoscopically assisted manage- ment. Surgical Laparoscopy, Endoscopy and Percutaneous Techniques 2003, 13:392–393.
