NOTA CLÍNICA:
USO DE GASTROSTOMÍA ENDOSCÓPICA PERCUTÁNEA (PEG) COMO GASTROPEXIA EN EL TRATAMIENTO QUIRÚRGICO DE RECIDIVA DE HERNIA PARAESOFÁGICA
Paula Díaz-Artigot 1, Henar Núñez-Del Barrio 1, Carlos Abril-Vega 2, Luis Ramón Cabezudo-San José 1, José Herreros-Rodriguez1, Tania Gómez-Sanz 1, Guillermo Cabezudo-Molleda 1, Juan Pablo Beltrán de Heredia-Rentería 1.
Servicio de Cirugía General y del Aparato Digestivo. Hospital Clínico Universitario de Valladolid, España.1 Cleveland Clinic Abu Dhabi, Emiratos Árabes Unidos.2
Rev Acircal. 2024; 10 (1):80-91
Palabras clave: Hernia paraesofágica, hernia de hiato, hernioplastia protésica, reparación laparoscópica, gastropexia, gastrostomía percutánea endoscópica.
Descargar artículo en PDF
- Introducción:
El manejo adecuado de la hernia paraesofágica (HPE) es controvertido e incluso su indicación quirúrgica es ahora objeto de debate. Históricamente, todas las HPE se operaban debido a una mayor tasa de complicaciones observada después del tratamiento conservador. Hoy en día, la reparación debe reservarse para pacientes sintomáticos y aquellos que presenten alguna complicación (1).
La reparación de la HPE es una de las operaciones gastrointestinales superiores más desafiantes (2). Los temas más controvertidos incluyen la necesidad de escisión completa del saco, cierre del defecto herniario, evaluación de la longitud esofágica intraabdominal adecuada, la necesidad de asociar un procedimiento antirreflujo y la necesidad de una gastropexia. (3) A pesar de ello, la medida definitiva del éxito de cualquier cirugía de hernia es la ausencia de recurrencia, la cual se debe principalmente a la precaria calidad de los pilares y al tamaño del defecto hiatal. (4)(5)
El propósito de este caso es determinar el efecto de agregar una gastropexia anterior mediante PEG a la reparación laparoscópica de las hernias paraesofágicas recidivadas.
- Caso clínico:
Mujer de 67 años a la que se le realizó funduplicatura según técnica de Nissen laparoscópica por hernia hiatal paraesofágica hace dos meses. Acude al Servicio de Urgencias por disfagia de 24 horas de evolución asociada a epigastralgia, vómitos e intolerancia oral a líquidos y sólidos.
A la exploración, abdomen no doloroso y sin signos de irritación peritoneal. En la radiografía de tórax se observa imagen de hernia hiatal a nivel del tórax con nivel hidroaéreo (imagen 1). Se realiza gastroscopia informada de posible volvulación a nivel subcardial. En TC se observa dilatación sacular y focal de la región subcardial gástrica por encima del diafragma, con imagen de miga de pan y moderada cantidad de líquido libre, ausencia de restos alimentarios significativos en esófago distal y resto del estómago y sin signos de perforación de víscera hueca, hallazgos compatibles con volvulación subcardial. Se solicita tránsito esofagogástrico que es informado de recidiva herniaria sin afectación de la motilidad (imagen 2).
Se ingresa a la paciente y se inicia sueroterapia, reposo digestivo y nutrición parenteral hasta completar estudio. Ante los hallazgos de las pruebas complementarias y la ausencia de mejoría clínica se decide intervención quirúrgica programada.
Se libera funduplicatura previa de adherencias a pilares diafragmáticos mediante abordaje laparoscópico, consiguiendo el descenso de la misma a cavidad abdominal. Se aproximan los pilares diafragmáticos con un punto de material irreabsorbible y se coloca malla Gore Bio-A fijada con PDS a los pilares diafragmáticos (imagen 3). Se realiza gastroscopia intraoperatoria hasta alcanzar segunda porción duodenal sin visualización de signos de sufrimiento mucoso ni estenosis en ninguna localización y se coloca PEG endoscópica en cara anterior de cuerpo distal como gastropexia (imagen 4).
La paciente evoluciona favorablemente, tolerando dieta semiblanda y sin alteraciones significativas en el tránsito digestivo previo al alta (imagen 5).
A los seis meses se retiró sonda PEG y en el seguimiento anual la paciente está asintomática.
- Discusión:
La hernia de hiato es una patología común que afecta hasta a un 20% de la población. Según su clasificación anatómica se distinguen cuatro tipos: tipo I o hernia de hiato por deslizamiento, tipo II o HPE, tipo III o hernia de hiato mixta y tipo IV caracterizada por contener otras vísceras abdominales. Se entiende como hernia recidivada aquella observada en el postoperatorio mediante contraste radiológico en imagen o en gastroscopia (6).
Las hernias de hiato tipo II o HPE son un subtipo poco común de hernia de hiato que afecta principalmente a adultos de entre 65 y 75 años. La mayoría son asintomáticas, especialmente las de pequeño tamaño, sin embargo, estas pueden asociarse a reflujo, dispepsia, disfagia y complicaciones graves de sangrado, vólvulo y perforación gástrica en el 30-40% de los casos. El tratamiento quirúrgico está indicado ante la imposibilidad de controlar los síntomas con tratamiento médico o la existencia de complicaciones (7).
En el último algoritmo terapéutico publicado en la guía de la Society of American Gastrointestinal and Endoscopic Surgeons (SAGES) se proponen las siguientes recomendaciones sobre el tratamiento quirúrgico de las HPE: abordaje laparoscópico (evidencia ++++, recomendación fuerte), asociación de funduplicatura como técnica antireflujo (evidencia ++, recomendación débil), uso de gastropexia para disminuir las recurrencias (evidencia ++++, recomendación fuerte) y uso de mallas para disminuir la recurrencia a corto plazo (evidencia +++, recomendación fuerte) (6).
Este último punto es aún objeto de debate debido a la aparición de complicaciones graves secundarias a su utilización. La reparación crural primaria con sutura ha sido el pilar de la práctica quirúrgica durante muchos años, pero su seguimiento ha sugerido tasas de recurrencia muy altas del 42%, las cuales ascienden después de la reparación laparoscópica de la HPE (8), (9). Esto ha llevado a muchos autores a defender que la reparación crural se realice mediante sutura reforzada. En este momento se desconocen la malla y la técnica ideales.
Las primeras cruroplastias reforzadas con malla utilizaban materiales no absorbibles como el polipropileno o el politetrafluoroetileno (PTFE). La aparición de morbilidad grave, en algunos pacientes, principalmente las erosiones gástricas o esofágicas, (algunas de las cuales requirieron esofaguectomía o gastrectomía) han impedido que el uso de estos materiales se vuelva estándar (10),(11).
Esto ha llevado a la introducción en los últimos años de mallas absorbibles (sintéticas o biológicas) para la reparación de HPE con la intención de disminuir las tasas de recurrencia observadas después de la reparación primaria sola pero, en teoría, sin los riesgos de morbilidad que presentan las mallas no absorbibles. Este evento está empezando a ser aceptado por la comunidad quirúrgica, probablemente por sus perfiles de seguridad más que por sus tasas de recurrencia a largo plazo. El papel actual de las mallas reabsorbibles en la reparación de la HPE aún está en debate, ya que hay pocos datos sobre su eficacia a largo plazo, especialmente en términos de tasas de recurrencia, morbilidad, necesidad de revisión y calidad de vida y, en el caso de las mallas biológicas, sus elevados costes. Se necesitan más estudios con períodos de seguimiento más prolongados para aclarar esto, sin embargo, la evidencia real muestra que la mayoría de los pacientes permanecen asintomáticos, con una buena calidad de vida y muy pocos requieren revisiones quirúrgicas (10), (11), (12).
El uso de sonda de gastrostomía para fijar la cara anterior gástrica a la pared abdominal también se comenta en la última Guía de Práctica Clínica de la SAGES como se mencionó anteriormente. La gastropexia por si sola es una opción válida en pacientes con alto riesgo de morbilidad y mortalidad, pero se asocia con altas tasas de recurrencia.
Uno de los primeros estudios que promueve una gastropexia anterior después de la reparación laparoscópica de la hernia de hiato para reducir su tasa de recurrencia en pacientes de bajo riesgo quirúrgico fue el realizado por Ponsky et al., el cual describió una serie prospectiva de 28 pacientes en el que no se informaron recurrencias los primeros dos años de seguimiento (13), (14). Este hallazgo ha fomentado el uso de gastropexia como parte de una técnica combinada de inserción de gastrostomía endoscópica percutánea y laparoscópica (LAPEG) (15), (16). Ésta es una técnica segura, efectiva y rápida para tratar la HPE. El procedimiento logra prevenir la recurrencia y es bien tolerado por los pacientes (17). El problema es que la bibliografía respecto a su uso es escasa y referida a pacientes de alto riesgo quirúrgico.
En nuestro caso, se propone su implantación de forma preferente a la gastropexia con sutura en pacientes aptos para intervención quirúrgica con el objetivo de prevenir recurrencias. Esta técnica promueve el uso por parte del cirujano del endoscopio como parte del desarrollo de la cirugía mínimamente invasiva. Es necesaria la colaboración estrecha con los endoscopistas, a la vez que nos vamos formando a los cirujanos en este tipo de técnicas (18).
- Conclusiones:
La reparación de la HPE es una de las operaciones gastrointestinales superiores más desafiantes, debatiéndose diferentes técnicas quirúrgicas para conseguir una cirugía óptima. Entre temas más controvertidos está la necesidad de una gastropexia con el fin de evitar recurrencias de recidivas.
El uso de PEG como gastropexia está descrita en pocos casos y todos ellos tienen en común la elevada morbilidad de los pacientes escogidos. Pensamos que se necesita más experiencia para valorar esta técnica en pacientes sometidos a tratamiento quirúrgico por hernia hiatal recidivada puesto que es una técnica segura, efectiva y rápida.
REFERENCIAS:
- Quesada, B.M.; Coturel, A.E.: Use of absorbable meshes in laparoscopic paraesophageal hernia repair. World J Gastrointest Surg. 2019 Oct 27;11(10):388-394.
- Stadlhuber, R.J., Sherif, A.E., Mittal, S.K. et al. Mesh complications after prosthetic reinforcement of hiatal closure: a 28-case series. Surg Endosc 23, 1219–1226 (2009).
- Ponsky, J.; Rosen, M.; Fanning, A.; Malm, J.: Anterior gastropexy may reduce the recurrence rate after laparoscopic paraesophageal hernia repair. Surg Endosc 2003; 17:1036.
- Tatum RP, Shalhub S, Oelschlager BK, Pellegrini CA. Complications of PTFE mesh at the diaphragmatic hiatus. J Gastrointest Surg. 2008;12:953–957.
- Shehzad, K.; Askari, A.; Slesser, A.A.P.; Riaz, A.: A Safe and Effective Technique of Paraesophageal Hernia Reduction Using Combined Laparoscopy and Nonsutured PEG Gastropexy in High-Risk Patients. JSLS. 2019;23(4):e2019.00041. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6791400/
- Kohn, G.P.; Pric, R.R.; Demeester, S.R.; Zehetner, J.; Muensterer, O.J.; Awad, Z.T.; Mittal, S.K.; Richardson, W.S.; Stefanidis ,D.; Fanelli, R.D.; SAGES Guidelines Committee: Guidelines for the Management of Hiatal Hernia. SAGES. 2013.
- Balagué Ponz, C.; Fernández Ananín, S. Targarona Soler, E.: Patología del diafragma y hernias de hiato. En: AEC. Manual de la Asociación Española de Cirujanos. 3ª edición. Madrid: panamericana; 2022.36:357-363.
- Hashemi, M.; Peters, J.H.; DeMeester, T.R.; Huprich, J.E.; Quek, M.; Hagen, J.A.; et al.: Laparoscopic repair of large type III hiatal hernia: objective followup reveals high recurrence rate. J Am Coll Surg. 2020.190:553-560; discussion 560-551
- Wiechmann, R.J.; Ferguson, M.K.; Naunheim, K.S.; McKesey, P.; Hazelrigg, S.J.; Santucci, T.S.; et al.: Laparoscopic management of giant paraesophageal herniation. Ann Thorac Surg. 2001.71:1080-1086; discussion 1086-1087
- Luketich, J.D.; Nason, K.S.; Christie, N.A.; Jobe, B.A.; Landreneau, R.J.; Schuchert, M.J. et al.: Outcomes after a decade of laparoscopic giant paraesophageal hernia repair. JTCVS. 2010. 139(2):395-404
- Massullo JM, Singh TP, Dunnican WJ, Binetti BR. Preliminary study of hiatal hernia repair using polyglycolic acid: trimethylene carbonate mesh. JSLS. 2012;16:55–59.
- Powell BS, Wandrey D, Voeller GR. A technique for placement of a bioabsorbable prosthesis with fibrin glue fixation for reinforcement of the crural closure during hiatal hernia repair. Hernia. 2013;17:81–84.
- Sathasivam, R.; Bussa, G.; Viswanath, Y.; Obuobi, R.B.; Gill, T.; Reddy, A.; Shanmugam, V.; Gilliam, A.; Thambi, P.: ‘Mesh hiatal hernioplasty’ versus ‘suture cruroplasty’ in laparoscopic para-oesophageal hernia surgery; a systematic review and meta-analysis. Asian J Surg. 2019 Jan;42(1):53-60.
- Asti, E.; Sironi, A.; Bonitta, G.; Lovece, A.; Milito, P.; Bonavina, L.: Crura augmentation with Bio-A® mesh for laparoscopic repair of hiatal hernia: single-institution experience with 100 consecutive patients. Hernia. 2017 Aug;21(4):623-628.
- Ponsky. J.; Rosen, M.; Fanning, A.; Malm, J.: Anterior gastropexy may reduce the recurrence rate after laparoscopic paraesophageal hernia repair. Surg Endosc. 2003. 17:1036-1041.
- Diaz, S.; Brunt, L.M.; Klingensmith, M.E.; Frisella, P.M.; Soper, N.J.: Laparoscopic paraesophageal hernia repair, a challenging operation: medium-term outcome of 116 patients. J Gastrointest Surg. 2003. 7:59-66; discussion 66-57.
- Kercher, K.W.; Matthews, B.D.; Ponsky, J.L.; et al. Minimally invasive management of paraesophageal herniation in the high-risk surgical patient. Am J Surg. 2001;182:510–514.
- Noguera, J.F.; Cuadrado, A.; Olea, J.M.; García, J.C.; Sanfeliu, G.: Incorporation of the flexible endoscope in gastrointestinal surgery. Cir Esp. 2012. 90(9):558-563.
TABLAS Y FIGURAS:

Imagen 1. Radiografía de tórax en la que se observa recidiva HPE con niveles hidroaéreos.

Imagen 2. Tránsito esofagogástrico en el que se observa recidiva de hernia paraesofágica precoz tras funduplicatura de Nissen laparoscópica.

Imagen 3. Cruroplastia con malla Gore Bio-A.
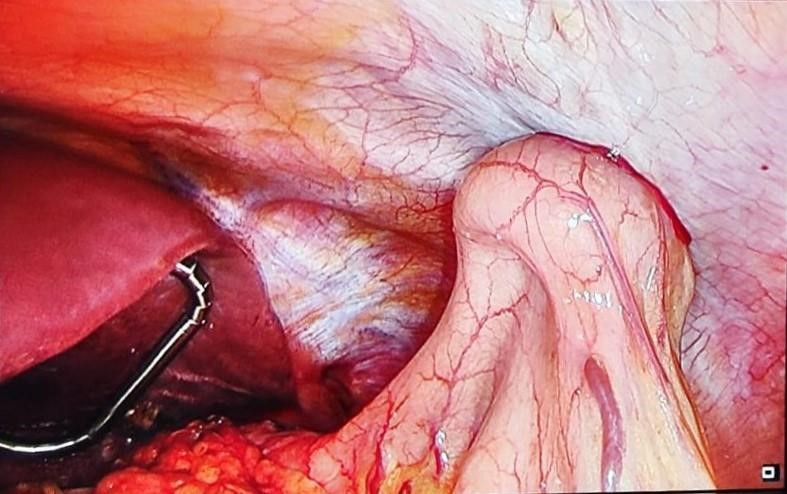
Imagen 4. Gastropexia mediante colocación de PEG endoscópica en cara anterior de cuerpo gástrico.
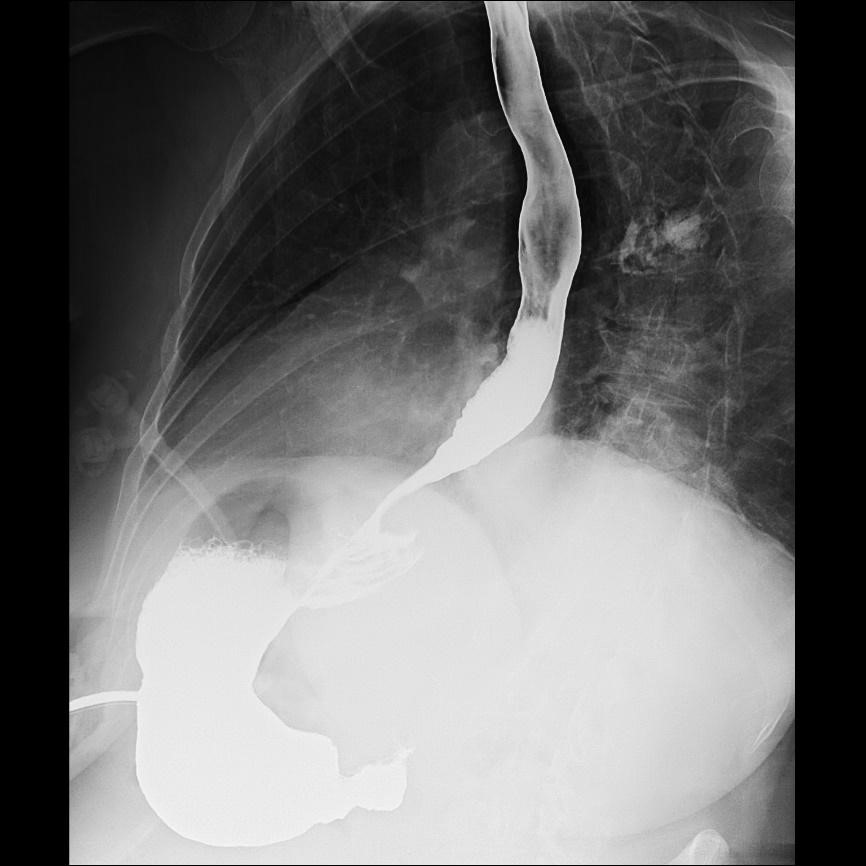
Imagen 5. Tránsito esofagogástrico tras plastia hiatal y gastropexia con sonda PEG.

Trackbacks/Pingbacks